Ebola virus disease
যেভাবে কাজ করে ইবোলা (সৌজন্য জনকণ্ঠ )Symptoms of Ebola include
গত ফেব্রুয়ারি ২০১৪ থেকে ৪-৫ মাসে এটা চারটি আফ্রিকান দেশ– সিয়েরা লিওন, লাইবেরিয়া, গিনি ও নাইজেরিয়ায় মহামারীর রূপ নিয়েছে। উপসর্গ শুরু হবার কয়েকদিনের মধ্যে বা সপ্তাহের মধ্যে এ রোগ মারাত্মক রূপ নেয়। ২৯ আগস্টের ওয়াশিংটন পোস্ট পত্রিকা জানাচ্ছেÑ সেনেগালেও এর প্রদুার্ভারের ঘোষণা এসেছে- একজন গিনির অধিবাসী এটা বহন করছে, যেমনটি একজন লাইবেয়িান- আমেরিকান এ ভাইরাস নাইজেরিয়াতে অনুরূপভাবে বহন করেছিলেন কয়েক সপ্তাহ আগে।
শরীরে জীবাণু প্রবেশ করার ২ থেকে ২১ দিনের মধ্যে উপসর্গ দেখা দেয়। এই সংক্রামণে সধারণ উপসর্গ-জ্বর (১০১.৫? ফ), তীব্র মাথা ব্যথা, মাংসপেশিতে ব্যথা, দুর্বলতা, তরল পায়খানা, বমি, পেটব্যথা, এবং ক্ষুধা মন্দা। কোন কোন রোগীর ক্ষেত্রে গায়ে ফুস্করি দেখা দেয়া, চোখে রক্ত উঠা, হেঁচকি উঠা, কাশি, গলা ব্যথা, বুক ব্যথা শ্বাস কষ্ট, ঢোক গিলতে সমস্যা লাগা, শরীরের বাইরে ও ভেতরে কোন কারণহীন রক্তপাত-এসবও দেখা যেতে পারে। উপসর্গ দেখা দিলে এর রোগ একজন থেকে অন্যজনের মধ্যে ছড়াতে পারে। বায়ু, জল বা খাদ্যের কোনটার মাধ্যমে এ রোগ বাহিত হয় না। ভীষণ ছোঁয়াচে এই রোগে ৯০% পর্যন্ত আক্রান্ত ব্যক্তির মৃত্যু ঘটে।
আর এ রোগের কোন চিকিৎসা নেই। সব মিলিয়ে এটা বর্তমান বিশ্বের জন্য একটা নিদারুণ মাথা ব্যথায় পরিণত হয়েছে, এবং বাংলাদেশ তার বাইরে নয়। এর মহামারীর প্রতিক্রিয়া এবং ‘রিপল এ্যাফেক্ট’ তথা পুকুরের জলে শুরু হওয়া একটি ঢেউ যেমন পাশে আরেকটি ঢেউয়ের জন্ম দেয় তেমনি এ রোগ ক্রমশ পার্শ¦বর্তী এলাকায় বিস্তৃতি পাচ্ছে এবং প্রাণহানিসহ নানাস্তরে অবর্ণনীয় দুর্দশার সৃষ্টি করছে। সুনির্দিষ্ট কোন চিকিৎসা না থাকায় আত্মরক্ষামূলক পোশাক-পরিচ্ছদ এবং ক্লোরিন স্বাস্থ্যকর্মীদের রক্ষার ক্ষেত্রে অতীব জরুরি হয়ে পড়েছে। একটি যদি শেষ রোগী নির্ণয়ের ২১ দিন পর পর্যন্ত নতুন কোন রোগীর আবির্ভাব না ঘটে তবে সেই দেশকে ইবোলা মুক্ত বলে ঘোষণা করা হয়।
(ডাঃ দিলীপ দে )
ইবোলা কীভাবে ছড়ায়?
-ইবোলা ভাইরাস গুরূতর অসুস্থ রোগীর শরীরনিসৃত তরলের মাধ্যমে ছড়ায়। অসুখের এই পর্যায়ে রোগীরা সাধারণত, বমি, রক্তক্ষরণ, ডায়েরিয়া ইত্যাদি উপসর্গে ভুগতে থাকে। সবচেয়ে ছোঁয়াচে হচ্ছে রক্ত, মলমূত্র এবং বমি। রোগের শেষ পর্যায়ে এসবের একটা ছোট্টো ফোটাতেও প্রচুর পরিমানে ভাইরাস থাকে। কোনো সেবক/সেবীকার হাতে যদি আক্রান্ত ব্যক্তির রক্ত লেগে যায় তাহলেও তিনি রোগাক্রান্ত হবেন না, যদি তিনি সাবান পানি দিয়ে হাত ধুয়ে ফেলেন। তবে তার হাতের কোনো অংশে যদি কাটা, ছড়ে যাওয়া বা ক্ষত থাকে অথবা তিনি যদি হাত নিজের মুখে, চোখে, নাকে দেন তাহলে ভাইরাস তার শরীরে চলে যাবে।
এ রোগের লক্ষণ কী কী?
-সংক্রমনের দুই থেকে একুশ দিনের মধ্যে লক্ষণ প্রকাশ পায়, তবে সাধারণত পাঁচ থেকে সাত দিনের বেশি লাগে না। শুরুতে, মাথাব্যাথা সহ জ্বর, গিরা-গাট এবং পেশীতে প্রদাহ, গলায় ব্যাথা, এবং পেশিতে তীব্র দূর্বলতা দেখা দেয়। এসব উপসর্গের বেশিরভাগই ফ্লু এর মত, তাই শুরুতেই ইবোলা কী না তা নিশ্চিত হওয়া যায় না। অবশ্য, সাম্প্রতি পশ্চিম আফ্রিকা ফেরত কারো মধ্য এসব উপসর্গ দেখা দিলে এই আশঙ্কাই করা হয়। সংক্রমনের পরবর্তী পর্যায়ে, শুরু হয় পাতলা পায়খানা, বমি সেই সঙ্গে গায়ে চাকা চাকা দাগ ও পেটে ব্যাথা। কিডনি এবং লিভার স্বাভাবিক ভাবে কাজ করতে পারে না। রোগী অভ্যন্তরীন রক্তক্ষরণে ভুগতে পারে, এমনকি কান, নাক চোখ এবং মুখ দিয়েও রক্তক্ষরণ হতে পারে।
ঘাম দিয়ে কি ইবোলা ছড়ায়? কোনো ইবোলা রোগীর ব্যবহৃত ব্যামাগারের যন্ত্র থেকে কি আমার ইবোলা হতে পারে?
-না। ইবোলা আক্রান্ত যার মধ্যে রোগের লক্ষণ দেখা দিয়েছে, তার পক্ষে প্রচণ্ড পেশীর দুর্বলতা এবং জ্বর নিয়ে ব্যামাগারে যাওয়া সম্ভব নয়; আর যাদের মধ্যে লক্ষণ প্রকাশ পায়নি, তাদের সংক্রমন তখনো ছোঁয়াচে পর্যায়ে যায়নি। ঘাম এমনিতেও এই ভাইরাসের প্রধান বাহক নয়, বিশ্ব সাস্থ্য সংস্থা (WHO) এর বক্তব্য অনুযায়ী, ঘাম থেকে কখনোই পূর্ণ ভাইরাস আলাদা করা সম্ভব হয়নি।
লালার মাধ্যমে কি ছড়াতে পারে?
-WHO বলেছে রোগের ক্রান্তিকালে লালা এবং এমন কি চোখের পানিতেও ভাইরাস থাকার আশঙ্কা রয়েছে, যদিও এ বিষয়ক গবেষণা অপ্রতুল। মাতৃস্থনে ভাইরাসের উপস্থিতি দেখা গেছে। ২০০৭ সালে জার্নাল অফ ইনফেকটাস ডিজিজ এ প্রকাশিত এই আর্টিকেলে ভাইরাস কোথায় কোথায় লুকিয়ে থাকতে পারে সে সম্পর্কে বিস্তারিত পাওয়া যাবে।
টয়লেট সিট থেকে কি ইবোলা আক্রান্ত হতে পারি?
-হ্যাঁ- আক্রান্ত ব্যক্তির মল একটা বড় ঝামেলা, এমনকি মূত্রের মধ্যেও ভাইরাসের অস্তিত্ব পাওয়া গেছে। কিন্তু এটা হবে যদি, গুরুতর অসুস্থ কোনো রোগি টয়লেট ব্যবহার করে, যা সাধারণত তাদের নিজের বাড়ি বা হসপিটালে হয়ে থাকে। তাই পাবলিক টয়লেটে এই ঝুকি থাকার সম্ভাবনা খুবই কম।
এটা কি যৌণ সংযোগের মাধ্যমে ছড়াতে পারে?
-হ্যাঁ। এমনকি সুস্থ্য হয়ে যাওয়া রোগীর বীর্যেও প্রায় ৯০ দিন এই ভাইরাসের অস্তিত্ব থাকতে পারে।
কোনো ট্যাক্সি যেটাতে করে আক্রান্ত রোগীকে হাসপাতালে নেওয়া হয়েছে, সেই ট্যাক্সিতে উঠে কি আমিও আক্রান্ত হতে পারি?
- কোন কিছুর উপরে আক্রান্ত রোগীর শরীর নিসৃত তরল লেগে থাকলে সেখান থেকে ইবোলা ছড়াতে পারে। তাই যদি ট্যাক্সিতে কেউ বমি করে, বা রক্তপাত করে সেখানে বসে কোন ব্যক্তির আক্রান্ত হবার সম্ভাবনা থাকে। বিশেষ করে যদি তাদের শরীরে কাঁটা-ছেড়া থাকে বা তারা অশুদ্ধ হাত দিয়ে নিজের মুখমন্ডল স্পর্শ করে। ইউরোপ আমেরিকাতে কোনো রোগী ইবোলা আক্রান্ত নির্ণীত হলে, তার চলাফেরা, সংস্পর্শে আসা মানুষদের খুজে বের করার জন্য পাবলিক হেলথ অথোরিটী ব্যাপক কার্যক্রম পরিচালনা করে। অসুস্থ অবস্থায় ব্যবহৃত যেকোনো ট্যাক্সিকেই খুঁজে বের করে সঙ্ক্রোমনমোচন করা হয়।
রোগীর স্পর্শ করা দরজার হাতল ধরে কি আমিও ইবোলা আক্রান্ত হতে পারি?
- হ্যাঁ, যদি হাতলে রক্ত, বমি বা মলমূত্রের অংশ লেগে থাকে, যেটা আক্রান্ত রোগীর বাড়িতে বা হাসপাতালে খুবই সম্ভব। তবে যাদের হাতের চামড়া অক্ষত এবং যারা তাদের চোখ নাক মুখ স্পর্শ করে না এবং ঘন ঘন হাত ধুয়ে ফেলে তাদের আক্রান্ত হবার আশঙ্কা নেই।
সঙ্ক্রমন ঠেকাতে রেলওয়েস্টেশন, স্কুল এবং অন্যান্য পাবলিক প্লেসে কী করা যেতে পারে?
- ইংল্যান্ডের পাবলিক হেলথ অর্গানাইজেশনের সংক্রমনমোচনের সুনির্দিষ্ট প্রক্রিয়া আছে। কোনো স্থানে যদি, কোনো দৃশ্যমান সঙ্ক্রমন উৎস থাকে যেমন, বমি, রক্ত, মলমূত্র ইত্যাদি, এবং এমন কিছু থাকে যেটা অনেক মানুষ স্পর্শ করে, যেমন দরজার হাতল, টেলিফোণ ইত্যাদি সেগুলোকে ডিসপোজেবল তোয়ালে দিয়ে ভালো করে মুছে ফেলতে হবে। এরপর অই স্থান সাবান পানিয়ে দিয়ে ভালোমত ধুয়ে শুকিয়ে ফেলতে হবে। তারপর সেই স্থানের সংক্রমন মোচনের জন্য চারভাগ পানিতে একভাগ ব্লিচিং পাওডার দিয়ে দিয়ে ধুয়ে ফেলতে হবে। এই ধোঁয়ামোছা যারা করবেন তাদেরকে অবশ্যই পুরোপুরি ভাবে আবৃত হতে হবে। ডিসপোজেবল হাতমোজার মধ্যে ফুল হাতা শার্টের হাতা গুজে নিতে হবে এবং পাজামাও মোজার মধ্যে ফরে নিতে হবে সেই সঙ্গে পরতে হবে চারদিক আটকানো বুট জুতা। শরীরের কোনো কাটাছেড়া বা ঘষে ছিলে যাওয়া অংশ অবশ্যই প্লাস্টার করে নিতে হবে। তবে আক্রান্ত ব্যক্তি যেসব করিডোর বা এলাকা দিয়ে স্রেফ পার হয়ে গেছে সেগুলো সেগুলো ধোঁয়ার দরকার নেই।
ভাইরাস কতদিন টিকে থাকে?
- এই ভাইরাস খুবই নাজুক এবং সহজেই অতিবেগুনী রশ্মির প্রভাবে, শুকিয়ে যাওয়ায়, বা উচ্চতাপে (পশ্চিম আফ্রিকায় যেটা আছে) নষ্ট হয়ে যায়। আর সংক্রমন মোচক হিসাবে সাবানপানি বা অ্যালকোহল জেল কাজ করে। একটা শীতল ভেজা স্থানে শরীরনিসৃত তরলের মধ্যে এই ভাইরাস রেখে দিলে সর্বোচ্য কয়েকদিন মাত্র টিকতে পারে।
খাদ্য কি নিরাপদ?
-হ্যাঁ, যদি ভালমত রান্না করা হয়। ইবোলা ভাইরাস রান্না করলে নিস্ক্রিয় হয়ে পড়ে। শিকার করে আনা কাঁচা মাংসে অবশ্য ঝুকি থেকে যায়। অতীতে আফ্রিকায় খাওয়ার জন্য শিকার, জবাই করা বন্য প্রাণীর মাংস থেকে এই রোগ ছড়িয়েছে।
ইবোলা ভাইরাস কি বাতাসের মাধ্যমে ছড়ায়? আমি কি মাস্ক পরবো?
- না। এই ভাইরাস বাতাসে ছড়ায় না। নানান রকম গুজব সত্ত্বেও ইউএন ইবোলা মিশন ফর ইমার্জেন্সি রেসপন্স বলেছে, ব্যপক অনুসন্ধানেও এই ভাইরাসের বাতাসের মাধ্যমে ছড়ানোর প্রমান পাওয়া যায়নি। এ রোগে আক্রান্ত রোগী খুব বেশি হাঁচি কাশি দেয় না, WHO এক বিবৃতিতে বলেছে, “ মহামারী সঙ্ক্রান্ত তথ্য-উপাত্ত থেকে এই ভাইরাস ছড়ানোর যে প্যাটার্ন দেখা যায় সেটা বাতাসের মাধ্যমে ছড়ানো ভাইরাস যেমন, হাম, জলবসন্ত বা বায়ুবাহিত ব্যাকটেরিয়া যেমন যক্ষার সাথে মেলে না।”
কেউ যদি আমার মুখের উপর হাঁচি-কাশি দেয়?
- তাত্ত্বিক ভাবে এই আশঙ্কা থেকেই যায় যে কোনো গুরুতর ইবোলা আক্রান্ত ব্যক্তি অন্য কারো মুখের উপর জোরে কাশি বা হাঁচি দিয়ে ফেললো যার সঙ্গে সঙ্গে কফ-থুতুর বড় ফোটা কাছে ধারে কারো কাছে চলে যাবে। তবে ইবোলা রোগীর নিকটবর্তী ব্যক্তি সম্ভবত একজন সেবক/সেবীকা যিনি অবশ্যই মুখোশ সহ নানান রকম প্রতিরোধি কাপড় পরে থাকবেন।
ইবোলা ভাইরাস ছড়ানোর উপায় কি মিউটেশনের মাধ্যমে পরিবর্তি হতে পারে?
- যদিও ভাইরাসের পরিব্যপ্তি (মিউটেশন) ঘটে, বিজ্ঞানীরা বলেন, জানা মতে কোনো ভাইরাস তাদের ছড়ানোর উপায় পরিবর্তন করে নি, এবং ইবোলার ক্ষেত্রে এমন কিছু ঘটার প্রমাণ পাওয়া যায়নি।
নভোচারীদের মত প্রতিরোধী পোষাক কি আসলেই কোনো কাজের; কেননা কিছু সাস্থকর্মী এসব পরার পরেও আক্রান্ত হএয়ছেন?
- এসব পোষাক কাজ করে যতক্ষণ তাদের সঠিকভাবে ব্যবহার করা হয়। পোষাকের হাতমোজা বা বাইরের অংশ ভাইরাসে ভরে থাকা অবস্থায় পোষাক খোলার সুনির্দিষ্ট নিয়ম আছে। ইউএস সেন্টার ফর ডিজেজ কনট্রোলের এ বিষয়ক সুনির্দিষ্ট নির্দশনা রয়েছে, যেটা নিশ্চিত করে খালি হাতে যেন পোষাকের বাইরের অংশ স্পর্শ করতে না হয়।
স্ক্যানারের মাধ্যমে কি আক্রান্ত মানুষের প্রবেশ নির্ণয় করা যায়?
-না। স্ক্যানার দিয়ে শুধু যেটা দেখা যায় তা হলো শরীরের উচ্চ তাপমাত্রা। ইবোলা ছাড়াও, বাড়তি তাপমাত্রা সর্দি-জ্বরের ভাইরাস বা এমনকি রজনিবৃত্তির কারণেও হতে পারে। সেক্ষেত্রে শরীরের তাপমাত্রা বেশি এমন সবাইকে রক্তপরীক্ষা করতে হবে। আরো সমস্যা হচ্ছে, মানুষ পশ্চিম আফ্রিকা থেকে নানা ভাবে আসতে পারে, কারণ এয়ারলাইন সবসময় আক্রান্ত দেশ থেকে সরাসরি আসে না, সে সঙ্গে নৌ ও স্থলবন্দরেও স্ক্যানার বসাতে হবে। তাছাড়া সবচেয়ে বড় সমস্যা হলো, কোনো আক্রান্ত ব্যক্তি তার সংক্রমনের লক্ষণ দেখা দেওয়ার কয়েকদিন আগেই চলে আসতে পারে। সেক্ষেত্রে তাদের শরীরের তাপমাত্রা স্বাভাবিক থাকবে, ফলে ইবোলা আছে কি না সে সন্দেহ করার উপায় থাকবে না।
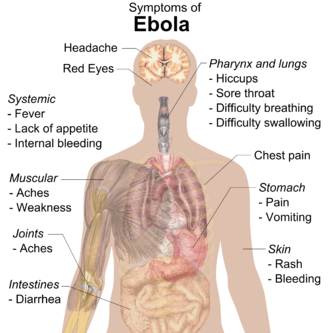
( সৌজন্য; তানভিরুল আলম , মুক্তমনা )- Fever (greater than 38.6°C or 101.5°F)
- Severe headache
- Muscle pain
- Weakness
- Diarrhea
- Vomiting
- Abdominal (stomach) pain
- Unexplained hemorrhage (bleeding or bruising)
Symptoms may appear anywhere from 2 to 21 days after exposure to Ebola, but the average is 8 to 10 days.
Recovery from Ebola depends on good supportive clinical care and the patient’s immune response. People who recover from Ebola infection develop antibodies that last for at least 10 years.
Key facts
- Ebola virus disease (EVD), formerly known as Ebola haemorrhagic fever, is a severe, often fatal illness in humans.
- The virus is transmitted to people from wild animals and spreads in the human population through human-to-human transmission.
- The average EVD case fatality rate is around 50%. Case fatality rates have varied from 25% to 90% in past outbreaks.
- The first EVD outbreaks occurred in remote villages in Central Africa, near tropical rainforests, but the most recent outbreak in west Africa has involved major urban as well as rural areas.
- Community engagement is key to successfully controlling outbreaks. Good outbreak control relies on applying a package of interventions, namely case management, surveillance and contact tracing, a good laboratory service, safe burials and social mobilisation.
- Early supportive care with rehydration, symptomatic treatment improves survival. There is as yet no licensed treatment proven to neutralise the virus but a range of blood, immunological and drug therapies are under development.
- There are currently no licensed Ebola vaccines but 2 potential candidates are undergoing evaluation.
- ( source ;- internet )
ডেডলি কন্টাক্ট’ নামক অক্টোবর ২০০৭ সালের এক নিবন্ধে ন্যাশনাল ডিওগ্রাফির’ ডেভিড ক্যামান বলছেন- ইন্ডিয়ান ফ্লায়িং ফক্স জাতের বাদুড় ইবোলা, জলাতঙ্ক এবং করোনাভাইরাসের বাহক হতে পারে। তিনি একাজে ২০০৭ এর সেপ্টেম্বর প্রকাশিত ভারতে ধৃত বন্য ইন্ডিয়ান ফ্লায়িং ফক্স জাতীয় বাদুড়ের রক্ত পরীক্ষা রিপোর্ট (জার্নাল জু ওয়াইল্ড মেড. সেপ্টেম্বর ২০০৭ মেকলগলিন এট এল) প্রাপ্ত ফলাফল ব্যবহার করেন। গবেষকরা ২০০১ থেকে ২০০৩ এর মধ্যে এক গবেষণায় এই ফলভূক বাদুড়ের শরীরের ইবোলা ভাইরাসের উপস্থিতিও লক্ষ্য করেন তবে তার কোন উপসর্গ ছিল না। এ পর্যন্ত আফ্রিকার বাইরে এ রোগে কারও মৃত্যু ঘটেনি। এতে বুঝা যায় ভারতের এ বাদুড় ইবোলার অবস্থানের আঁধার হিসেবে কাজ করছে। লক্ষণীয় যে ভারতে মাঠ পর্যায়ে ধ্রত বাদুড়ের তিনটি প্রজাতিতে ইবোলাবিরোধী আইজিজি এন্টিবডি পাওয়া যায়। এ থেকে এটাই প্রতীয়মান হয় যে, এ বাদুড় ইবোলার বাহক হতে পারে। তবে ইন্ডিয়ান ফ্লায়িং ফক্স মানুষের মধ্যে ইবোলা ছড়িয়েছে এমন প্রমাণ হাতে পাওয়া যায়নি। যা হোক, ‘জুনোসিরের একটা উদাহারণ। কারণ, বলা হচ্ছে, ইবোলা ভাইরাস বাহক বাদুড়ের টিস্যু ফ্লুইড যেমন মুত্র বমি (লালা) মল ইত্যাদির বাদুড় থেকে মানুষে ছড়ায়। এর পরে, অত্যন্ত সংক্রমণ ক্ষমতা এ রোগ- রোগীর টিস্যু ফ্লুইড অথবা রোগীর সঙ্গে সরাসরি সংস্পর্শে মানুষ থেকে মানুষে ছাড়ায়।
( ডাঃ দিলীপ দে )
From Wikipedia, the free encyclopedia
"Ebola" redirects here. For other uses, see Ebola (disambiguation).
The virus may be acquired upon contact with blood or other bodily fluids of an infected human or other animal.[1] Spreading through the air has not been documented in the natural environment.[2] Fruit bats are believed to be a carrier and may spread the virus without being affected. Once human infection occurs, the disease may spread between people as well. Male survivors may be able to transmit the disease via semen for nearly two months. To diagnose EVD, other diseases with similar symptoms such as malaria,cholera and other viral hemorrhagic fevers are first excluded. Blood samples are tested for viral antibodies, viral RNA, or the virus itself to confirm the diagnosis.[1]Ebola virus disease (EVD), Ebola hemorrhagic fever (EHF), or simply Ebola is a disease of humans and other primates caused by an ebolavirus. Symptoms start two days to three weeks after contracting the virus, with a fever, sore throat, muscle pain, andheadaches. Typically, vomiting, diarrhea, and rash follow, along with decreased function of the liver and kidneys. Around this time, affected people may begin to bleed both within the body and externally.[1]
Outbreak control requires community engagement, case management, surveillance and contact tracing, appropriate laboratory service, and proper disposal of remains through cremation or burial.[1][3] Prevention includes decreasing the spread of disease from infected animals to humans. This may be done by checking such animals for infection and killing and properly disposing of the bodies if the disease is discovered. Properly cooking meat and wearing protective clothing when handling meat may also be helpful, as are wearing protective clothing and washing hands when around a person with the disease. Samples of bodily fluids and tissues from people with the disease should be handled with special caution.[1]
No specific treatment for the disease is yet available.[1] Efforts to help those who are infected are supportive and include giving eitheroral rehydration therapy (slightly sweet and salty water to drink) or intravenous fluids.[1] This supportive care improves outcomes.[1]The disease has a high risk of death, killing between 25% and 90% of those infected with the virus (average is 50%).[1] EVD was first identified in an area of Sudan that is now part of South Sudan, as well as in Zaire (now the Democratic Republic of the Congo). The disease typically occurs in outbreaks in tropical regions of sub-Saharan Africa.[1] From 1976 (when it was first identified) through 2013, the World Health Organization reported a total of 1,716 cases.[1][4] The largest outbreak to date is the ongoing 2014 West African Ebola outbreak, which is affecting Guinea, Sierra Leone, Liberia, and Nigeria.[5][6] As of 3 October 2014, 7,497 suspected cases resulting in the deaths of 3,439 have been reported.[7] Efforts are under way to develop a vaccine; however, none yet exists.[1]
Signs and symptoms
Signs and symptoms of Ebola virus disease (EVD) usually begin suddenly with an influenza-like stage characterized by fatigue, fever, headaches, and pain in the joints, muscles, and abdomin.[9][10] Vomiting, diarrhea, and loss of appetite are also common.[10] Less common symptoms include the following: sore throat, chest pain, hiccups, shortness of breath, and trouble swallowing.[10] The average time between contracting the infection and the start of symptoms (incubation period) is 8 to 10 days, but it can vary between 2 and 21 days.[10][11] Skin manifestations may include a maculopapular rash (in about 50% of cases).[12] Early symptoms of EVD may be similar to those of malaria, dengue fever, or other tropical fevers, before the disease progresses to the bleeding phase.[9]
In 40–50% of cases, bleeding from puncture sites and mucous membranes (e.g., gastrointestinal tract, nose, vagina, and gums) has been reported.[13] In the bleeding phase, which typically begins five to seven days after first symptoms,[14] internal and subcutaneous bleeding may present itself in the form of reddened eyes and bloody vomit.[9] Bleeding into the skin may create petechiae, purpura, ecchymoses, and hematomas (especially around needle injection sites).[15] Sufferers may cough up blood, vomit it, or excrete it in their stool.[16]
Heavy bleeding is rare and is usually confined to the gastrointestinal tract.[12][17] In general, the development of bleeding symptoms often indicates a worse prognosis and this blood loss can result in death.[9] All people infected show some signs of circulatory systeminvolvement, including impaired blood clotting.[12] If the infected person does not recover, death due to multiple organ dysfunction syndrome occurs within 7 to 16 days (usually between days 8 and 9) after first symptoms.[14]
Causes
Main articles: Ebolavirus (taxonomic group) and Ebola virus (specific virus)
EVD is caused by four of five viruses classified in the genus Ebolavirus, family Filoviridae, order Mononegavirales. The four disease-causing viruses are Bundibugyo virus (BDBV), Sudan virus (SUDV), Taï Forest virus (TAFV), and one called, simply, Ebola virus (EBOV, formerly Zaire Ebola virus). Ebola virus is the sole member of the Zaire ebolavirus species and the most dangerous of the known EVD-causing viruses, as well as being responsible for the largest number of outbreaks.[18] The fifth virus, Reston virus (RESTV), is not thought to be disease-causing in humans. These five viruses are closely related to marburgviruses.
Transmission
Human-to-human transmission can occur via direct contact with blood or body fluid from an infected person (including embalming of an infected dead person) or by contact with objects contaminated by the virus, particularly needles and syringes.[19] Other body fluids that may transmit ebolaviruses include saliva, mucus, vomit, feces, sweat, tears, breast milk, urine, and semen. Entry points include the nose, mouth, eyes, or open wounds, cuts and abrasions.[20] The potential for widespread EVD infections is considered low as the disease is only spread by direct contact with the secretions from someone who is showing signs of infection.[19] The symptoms limit a person's ability to spread the disease as they are often too sick to travel.[21] Because dead bodies are still infectious, traditional burial rituals may spread the disease. Nearly two thirds of the cases of Ebola in Guinea during the 2014 outbreak are believed to be due to burial practices.[22][23] Semen may be infectious in survivors for up to 7 weeks.[1] It is not entirely clear how an outbreak is initially started.[24] The initial infection is believed to occur after an ebolavirus is transmitted to a human by contact with an infected animal's body fluids.
One of the primary reasons for spread is that the health systems in the part of Africa where the disease occurs function poorly.[25] Medical workers who do not wear appropriate protective clothing may contract the disease.[26] Hospital-acquired transmission has occurred in African countries due to the reuse of needles and lack of universal precautions.[27][28] Some healthcare centers caring for people with the disease do not have running water.[29]
Airborne transmission has not been documented during EVD outbreaks.[2] They are, however, infectious as breathable 0.8–1.2 μm laboratory-generated droplets.[30] The virus has been shown to travel, without contact, from pigs to primates, although the same study failed to demonstrate similar transmission between non-human primates.[31]
Bats drop partially eaten fruits and pulp, then land mammals such as gorillas and duikers feed on these fallen fruits. This chain of events forms a possible indirect means of transmission from the natural host to animal populations, which has led to research towards viral shedding in the saliva of bats. Fruit production, animal behavior, and other factors vary at different times and places that may trigger outbreaks among animal populations.[32]
Reservoir
Bats are considered the most likely natural reservoir of EBOV. Plants, arthropods, and birds were also considered.[1][34] Bats were known to reside in the cotton factory in which the first cases for the 1976 and 1979 outbreaks were observed, and they have also been implicated in Marburg virus infections in 1975 and 1980.[35] Of 24 plant species and 19 vertebrate species experimentally inoculated with EBOV, only bats became infected.[36] The absence of clinical signs in these bats is characteristic of a reservoir species. In a 2002–2003 survey of 1,030 animals including 679 bats from Gabon and the Republic of the Congo, 13 fruit bats were found to contain EBOV RNA fragments.[37]As of 2005, three types of fruit bats (Hypsignathus monstrosus, Epomops franqueti, and Myonycteris torquata) have been identified as being in contact with EBOV. They are now suspected to represent the EBOV reservoir hosts.[38][39] Antibodies against Zaire and Reston viruses have been found in fruit bats in Bangladesh, thus identifying potential virus hosts and signs of the filoviruses in Asia.[40]
Between 1976 and 1998, in 30,000 mammals, birds, reptiles, amphibians and arthropods sampled from outbreak regions, no Ebola virus was detected apart from some genetic traces found in six rodents (Mus setulosus and Praomys) and one shrew (Sylvisorex ollula) collected from the Central African Republic.[35][41] Traces of EBOV were detected in the carcasses of gorillas and chimpanzees during outbreaks in 2001 and 2003, which later became the source of human infections. However, the high lethality from infection in these species makes them unlikely as a natural reservoir.[35]
Transmission between natural reservoir and humans is rare, and outbreaks are usually traceable to a single case where an individual has handled the carcass of gorilla, chimpanzee or duiker.[42] Fruit bats are also eaten by people in parts of West Africa where they are smoked, grilled or made into a spicy soup.[39][43]
Virology
Main articles: Ebolavirus (taxonomic group) and Ebola virus (specific virus)
Genome
Like all mononegaviruses, ebolavirions contain linear nonsegmented, single-strand, non-infectious RNA genomes of negative polarity that possesses inverse-complementary 3' and 5' termini, do not possess a 5' cap, are not polyadenylated, and are not covalently linked to aprotein.[44] Ebolavirus genomes are approximately 19 kilobase pairs long and contain seven genes in the order 3'-UTR-NP-VP35-VP40-GP-VP30-VP24-L-5'-UTR.[45] The genomes of the five different ebolaviruses (BDBV, EBOV, RESTV, SUDV, and TAFV) differ in sequenceand the number and location of gene overlaps.
Structure
Like all filoviruses, ebolavirions are filamentous particles that may appear in the shape of a shepherd's crook or in the shape of a "U" or a "6", and they may be coiled, toroid, or branched.[45] In general, ebolavirions are 80 nm in width, but vary somewhat in length. In general, the median particle length of ebolaviruses ranges from 974 to 1,086 nm (in contrast to marburgvirions, whose median particle length was measured at 795–828 nm), but particles as long as 14,000 nm have been detected in tissue culture.[46]
Replication
The ebolavirus life cycle begins with virion attachment to specific cell-surface receptors, followed by fusion of the virion envelope with cellular membranes and the concomitant release of the virus nucleocapsid into the cytosol. The viral RNA polymerase, encoded by the L gene, partially uncoats the nucleocapsid and transcribes the genes into positive-strand mRNAs, which are then translated into structural and nonstructural proteins. Ebolavirus RNA polymerase (L) binds to a single promoter located at the 3' end of the genome. Transcription either terminates after a gene or continues to the next gene downstream. This means that genes close to the 3' end of the genome are transcribed in the greatest abundance, whereas those toward the 5' end are least likely to be transcribed. The gene order is, therefore, a simple but effective form of transcriptional regulation. The most abundant protein produced is the nucleoprotein, whose concentration in the cell determines when L switches from gene transcription to genome replication. Replication results in full-length, positive-strand antigenomes that are, in turn, transcribed into negative-strand virus progeny genome copy. Newly synthesized structural proteins and genomes self-assemble and accumulate near the inside of the cell membrane. Virions bud off from the cell, gaining their envelopes from the cellular membrane they bud from. The mature progeny particles then infect other cells to repeat the cycle. The Ebola virus genetics are difficult to study due to its virulent nature.[47]
Pathophysiology
Endothelial cells, macrophages, monocytes, and liver cells are the main targets of infection. After infection, a secreted glycoprotein (sGP) known as the Ebola virus glycoprotein (GP) is synthesized. Ebolavirus replication overwhelms protein synthesis of infected cells and host immune defenses. The GP forms a trimeric complex, which binds the virus to the endothelial cells lining the interior surface of blood vessels. The sGP forms a dimeric protein that interferes with the signaling of neutrophils, a type of white blood cell, which allows the virus to evade the immune system by inhibiting early steps of neutrophil activation. These white blood cells also serve as carriers to transport the virus throughout the entire body to places such as the lymph nodes, liver, lungs, and spleen.[48]
The presence of viral particles and cell damage resulting from budding causes the release of chemical signals (TNF-α, IL-6, IL-8, etc.), which are the signaling molecules for fever and inflammation. The cytopathic effect, from infection in the endothelial cells, results in a loss of vascular integrity. This loss in vascular integrity is furthered with synthesis of GP, which reduces specific integrins responsible for cell adhesion to the inter-cellular structure, and damage to the liver, which leads to improper clotting.[49]
Diagnosis
The travel and work history along with exposure to wildlife are important to consider when the diagnosis of EVD is suspected. The diagnosis is confirmed by isolating the virus, detecting its RNA or proteins, or detecting antibodies against the virus in a person's blood. Isolating the virus by cell culture, detecting the viral RNA by polymerase chain reaction (PCR) and detecting proteins by enzyme-linked immunosorbent assay (ELISA) works best early and in those who have died from the disease. Detecting antibodies against the virus works best late in the disease and in those who recover.[50]
During an outbreak, virus isolation is often not feasible. The most common diagnostic methods are therefore real-time PCR and ELISA detection of proteins, which can be performed in field or mobile hospitals.[51] Filovirions can be seen and identified in cell culture byelectron microscopy due to their unique filamentous shapes, but electron microscopy cannot tell the difference between the various filoviruses despite there being some length differences.[46]
Classification
The genera Ebolavirus and Marburgvirus were originally classified as the species of the now-obsolete Filovirus genus. In March 1998, the Vertebrate Virus Subcommittee proposed in the International Committee on Taxonomy of Viruses (ICTV) to change the Filovirus genus to the Filoviridae family with two specific genera: Ebola-like viruses and Marburg-like viruses. This proposal was implemented in Washington, DC, on April 2001 and in Paris on July 2002. In 2000, another proposal was made in Washington, D.C., to change the "-like viruses" to "-virus" resulting in today's Ebolavirus and Marburgvirus.[52]
Rates of genetic change are 100 times slower than influenza A in humans, but on the same magnitude as those of hepatitis B.Extrapolating backwards using these rates indicates that ebolaviruses and marburgviruses diverged several thousand years ago.[53] However, paleoviruses (genomic fossils) of filoviruses (Filoviridae) found in mammals indicate that the family itself is at least tens of millions of years old.[54] Fossilized viruses that are closely related to ebolaviruses have been found in the genome of the Chinese hamster.[55]
Differential diagnosis
The symptoms of EVD are similar to those of Marburg virus disease.[56] It can also easily be confused with many other diseases common in Equatorial Africa such as other viral hemorrhagic fevers, falciparum malaria, typhoid fever, shigellosis, rickettsial diseases such as typhus, cholera, gram-negative septicemia, borreliosis such as relapsing fever orEHEC enteritis. Other infectious diseases that should be included in the differential diagnosis include the following: leptospirosis, scrub typhus, plague, Q fever, candidiasis,histoplasmosis, trypanosomiasis, visceral leishmaniasis, hemorrhagic smallpox, measles, and fulminant viral hepatitis.[57] Non-infectious diseases that can be confused with EVD are acute promyelocytic leukemia, hemolytic uremic syndrome, snake envenomation, clotting factor deficiencies/platelet disorders, thrombotic thrombocytopenic purpura,hereditary hemorrhagic telangiectasia, Kawasaki disease, and even warfarin poisoning.[58][59][60][61]
Prevention
Infection control and containment
The risk of transmission is increased among those caring for people infected. Recommended measures when caring for those who are infected include isolating them, sterilizing equipment and surfaces, and wearing protective clothing including masks, gloves, gowns, and goggles.[24] If a person with Ebola dies, direct contact with the body of the deceased patient should be avoided.[24]
In order to reduce the spread, the World Health Organization recommends raising community awareness of the risk factors for Ebola infection and the protective measures individuals can take.[62] These include avoiding contact with infected people and regular hand washing using soap and water.[63] Traditional burial rituals, especially those requiring washing or embalming of bodies, should be discouraged or modified.[64][65] Social anthropologists may help find alternatives to traditional rules for burials.[66] Airline crews are instructed to isolate anyone who has symptoms resembling Ebola virus disease.[67]
Ebolaviruses can be eliminated with heat (heating for 30 to 60 minutes at 60 °C or boiling for 5 minutes). On surfaces, some lipid solvents such as some alcohol-based products, detergents, sodium hypochlorite (bleach) or calcium hypochlorite (bleaching powder), and other suitable disinfectants at appropriate concentrations can be used as disinfectants.[68][69]
In laboratories where diagnostic testing is carried out, biosafety level 4-equivalent containment is required, since ebolaviruses are World Health Organization Risk Group 4 pathogens. Laboratory researchers must be properly trained in BSL-4 practices and wear proper personal protective equipment.
Quarantine
Quarantine, also known as enforced isolation, is usually effective in decreasing spread.[70][71] Governments often quarantine areas where the disease is occurring or individuals who may be infected.[72] In the United States, the law allows quarantine of those infected with ebolaviruses.[73] During the 2014 outbreak, Liberia closed schools.[74]
Contact tracing
Contact tracing is regarded as important to contain an outbreak. It involves finding everyone who had close contact with infected individuals and watching for signs of illness for 21 days. If any of these contacts comes down with the disease, they should be isolated, tested, and treated. Then repeat the process by tracing the contacts' contacts.[75][76]
Treatment
Standard support
No ebolavirus-specific treatment is currently approved.[77] However, survival is improved by early supportive care with rehydration and symptomatic treatment.[1] Treatment is primarily supportive in nature.[78] These measures may include management of pain, nausea, feverand anxiety, as well as rehydration via the oral or by intravenous route.[78] Blood products such as packed red blood cells, platelets orfresh frozen plasma may also be used.[78] Other regulators of coagulation have also been tried including heparin in an effort to preventdisseminated intravascular coagulation and clotting factors to decrease bleeding.[78] Antimalarial medications and antibiotics are often used before the diagnosis is confirmed,[78] though there is no evidence to suggest such treatment is in any way helpful.
Intensive care
Intensive care is often used in the developed world.[15] This may include maintaining blood volume and electrolytes (salts) balance as well as treating any bacterial infections that may develop.[15] Dialysis may be needed for kidney failure while extracorporeal membrane oxygenation may be used for lung dysfunction.[15]
Alternative medicine
The Food and Drug Administration (FDA) advises people to watch out for fraudulent products to treat Ebola.[79] They have send out a warning letter to a seller of colloidal silverwho makes claims of benefit.[80]
Prognosis
The disease has a high mortality rate which varies between 25 percent and 90 percent of those infected.[1][81] As of September 2014, information from WHO puts the average mortality among those infected at 50%.[1] The 90% rate was just reported in a single outbreak.[82] There are indications based on variations in death rate between countries that early and effective treatment of symptoms (e.g., supportive care to prevent dehydration) may reduce the fatality rate significantly.[83] If an infected person survives, recovery may be quick and complete. Prolonged cases are often complicated by the occurrence of long-term problems, such as inflammation of the testicles, joint pains, muscle pains, skin peeling, or hair loss. Eye symptoms, such as light sensitivity, excess tearing, iritis, iridocyclitis, choroiditis, and blindness have also been described. EBOV and SUDV may be able to persist in the semen of some survivors for up to seven weeks, which could give rise to infections and disease via sexual intercourse.[1]
Epidemiology
For more about specific outbreaks and their descriptions, see List of Ebola outbreaks.
The disease typically occurs in outbreaks in tropical regions of Sub-Saharan Africa.[1] From 1976 (when it was first identified) through 2013, the World Health Organization reported 1,716 confirmed cases.[1][4] The largest outbreak to date is the ongoing 2014 West Africa Ebola virus outbreak, which is affecting Guinea, Sierra Leone, Liberia and Nigeria.[5][6] As of 8 October, 8,033 suspected cases have been identified, with 3,865 deaths.[7]
মন্তব্যসমূহ
একটি মন্তব্য পোস্ট করুন